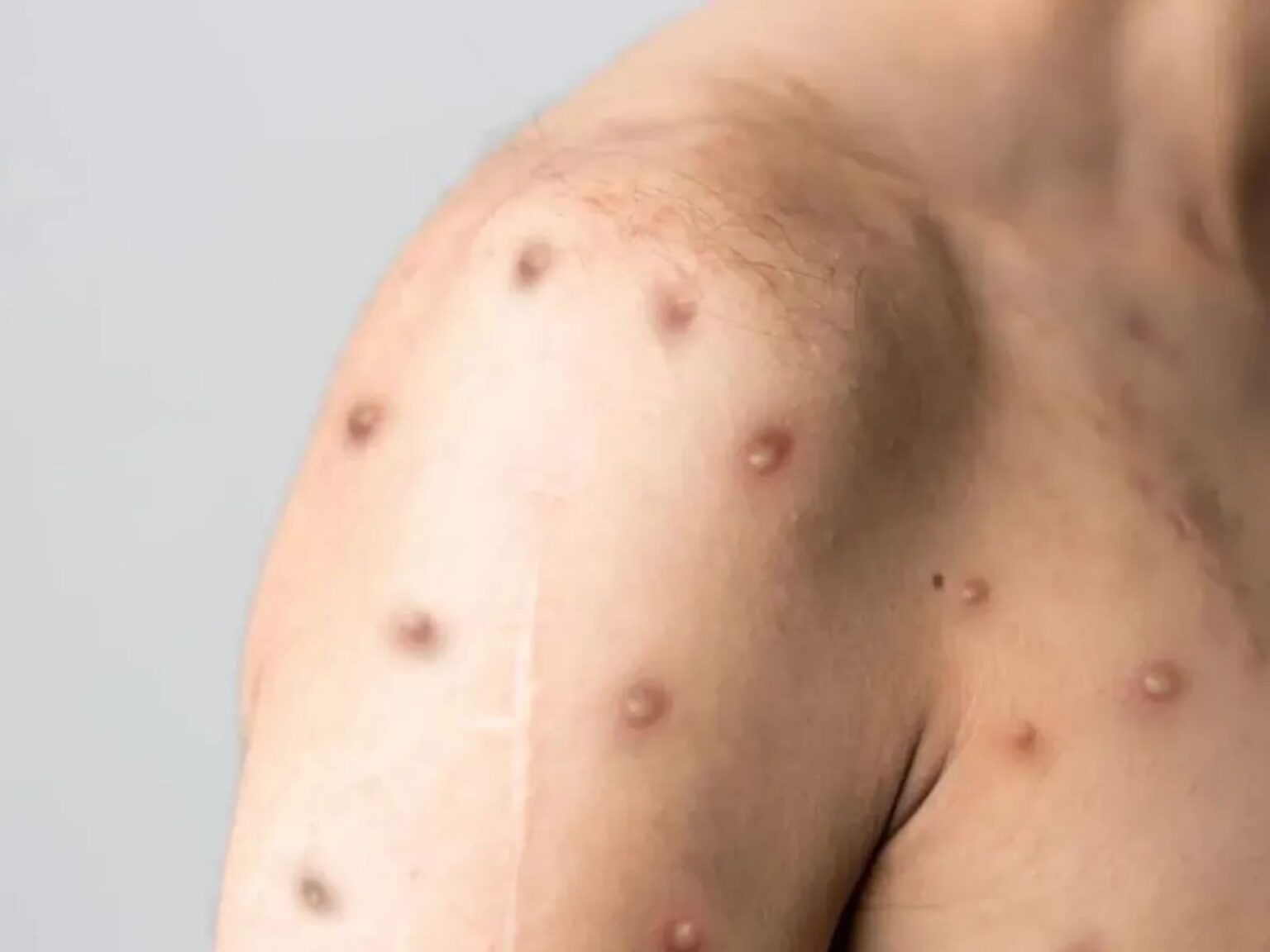
Nova cepa da Mpox e seus impactos
A Organização Mundial da Saúde (OMS) expressou preocupação com a nova cepa do vírus da Mpox, que é resultado da fusão de duas linhagens genéticas já conhecidas (clados Ib e IIb). Enquanto uma delas está associada ao surto global de 2022, a outra é relacionada a casos mais recentes reportados em nações africanas.
Recentemente, um estudo abrangente envolvendo o antivirais tecovirimat, amplamente utilizado no combate à varíola e outros vírus do gênero Orthopoxvirus, trouxe novas inquietações. O medicamento, frequentemente administrado em situações críticas ou a pacientes com risco elevado de complicações, mostrou resultados insatisfatórios. Conforme publicado no renomado New England Journal of Medicine, a pesquisa STOMP não conseguiu demonstrar que o tecovirimat fosse eficaz em reduzir o tempo de cicatrização das lesões, alívio da dor ou aceleração na eliminação do vírus. Essa descoberta enfraquece uma das principais estratégias de tratamento para a doença em um momento de crescente incerteza sobre a Mpox.
O estudo envolveu 344 adultos imunocompetentes, diagnosticados com Mpox do clado II, com a maioria apresentando sintomas leves a moderados. Esses participantes foram divididos aleatoriamente para receber tecovirimat ou placebo por um período de 14 dias. Os resultados foram surpreendentes: não houve diferença significativa na resolução clínica entre os grupos, com 83% dos pacientes que tomaram o antiviral mostrando cicatrização, em comparação com 84% do grupo placebo.
A diferença na intensidade da dor também foi mínima, com apenas 0,1 ponto em uma escala de 0 a 10, e a eliminação do vírus ocorreu em um ritmo semelhante nos dois grupos (Acker et al., 2026). Essa evidência é reforçada por outro estudo, o PALM007, realizado na República Democrática do Congo, que chegou a conclusões semelhantes para o clado I, levando a questionamentos sobre o uso rotineiro do tecovirimat entre adultos.
Riscos e desafios na luta contra a Mpox
Um ponto preocupante é que as populações mais vulneráveis, como imunocomprometidos, gestantes e crianças, não foram adequadamente representadas nesses ensaios clínicos. Assim, a principal lacuna terapêutica persiste, deixando sem alternativas aqueles que mais necessitam de cuidados.
Além disso, a OMS alerta que essa nova cepa pode estar mais disseminada do que os registros indicam, pois os dois casos confirmados até agora foram detectados no Reino Unido e na Índia, ambos com histórico de viagens internacionais. Isso sugere que a circulação do vírus recombinante pode abranger ao menos quatro países, afetando regiões distintas sob a supervisão da OMS.
Uma questão crucial a ser considerada é que os testes convencionais de PCR, usados para diferenciar entre os clados, falharam em identificar a nova cepa. Somente o sequenciamento genômico completo revelou a verdadeira natureza do vírus, indicando que se trata de um recombinante que incorpora elementos das duas linhagens genéticas conhecidas.
A distinção entre as linhagens genéticas é vital, pois a letalidade do clado IIb, relacionado ao surto global de 2022, foi inferior a 0,1% em países de alta renda. Em contrapartida, o clado Ib, predominante na África Central, está associado a casos mais graves, com letalidade variando entre 3% e 5%, e podendo chegar a 11% entre crianças e indivíduos imunocomprometidos, o que é uma diferença significativa.
Vacinação e estratégias de prevenção
Entre janeiro de 2024 e maio de 2025, 26 países africanos relataram mais de 139 mil casos suspeitos e cerca de 1.788 mortes. No Brasil, por outro lado, não houve óbitos registrados nos últimos dois anos, mas a confirmação da presença do clado Ib em São Paulo, em março de 2025, muda o panorama do risco. O país, que até então lidava apenas com a variante do surto anterior, agora enfrenta a possibilidade de circulações mais graves da doença, conforme reportado pelo Ministério da Saúde.
É fundamental que os protocolos clínicos sejam reavaliados à luz das evidências mais atuais, uma vez que o tecovirimat não se sustenta como uma opção regular em pacientes imunocompetentes. Ao mesmo tempo, é necessário garantir que os grupos mais vulneráveis tenham acesso a alternativas terapêuticas e monitoramento adequado. É imperativo que não se espere um novo surto para intensificar a vacinação nas populações prioritárias. O momento de agir é agora.
Atualmente, a principal forma de prevenção é a vacinação. No Brasil, o SUS oferece a vacina Jynneos (MVA-BN) para grupos prioritários. Este imunizante de terceira geração demonstrou eficácia entre 70% e 85% na prevenção de casos sintomáticos durante o surto de 2022, com benefícios adicionais quando administrado até 96 horas após uma exposição de risco. A vacinação tem sido direcionada a populações com maior vulnerabilidade, como homens que fazem sexo com homens com múltiplos parceiros, profissionais do sexo, pessoas vivendo com HIV e trabalhadores da saúde.
Outra vacina que oferece proteção cruzada contra a Mpox é a ACAM2000, desenvolvida a partir da vacina contra a varíola. No entanto, ela não faz parte da estratégia do SUS e é utilizada de forma mais restrita, devido a um maior risco de efeitos adversos e contraindicações para pacientes imunocomprometidos. Por outro lado, uma vacina de mRNA, elaborada pela Moderna, tem mostrado resultados promissores em testes com modelos animais.
Além da vacinação, é crucial manter práticas básicas de prevenção, como evitar o contato direto com lesões cutâneas de indivíduos suspeitos de Mpox e procurar atendimento médico ao notar lesões na pele, especialmente se acompanhadas de febre e inchaço dos gânglios linfáticos, após uma exposição de risco. Nos casos mais graves, com manifestações extensas ou em pacientes imunossuprimidos, as orientações das CDC podem auxiliar na condução do tratamento. Pesquisas sobre a Mpox em pessoas com HIV avançado ressaltam ainda mais a necessidade de atenção especial a esse grupo.